フラップ手術(歯肉剥離掻爬術)が最も一般的で、歯肉を切開して剥離し、歯根や歯槽骨を直接見える状態にします。
そこで歯根面に付着した歯石や感染組織を徹底的に除去し、必要に応じて骨の形態を整えてから歯肉を縫合します。深い歯周ポケット(6mm以上)がある場合に適応されることが多いです。
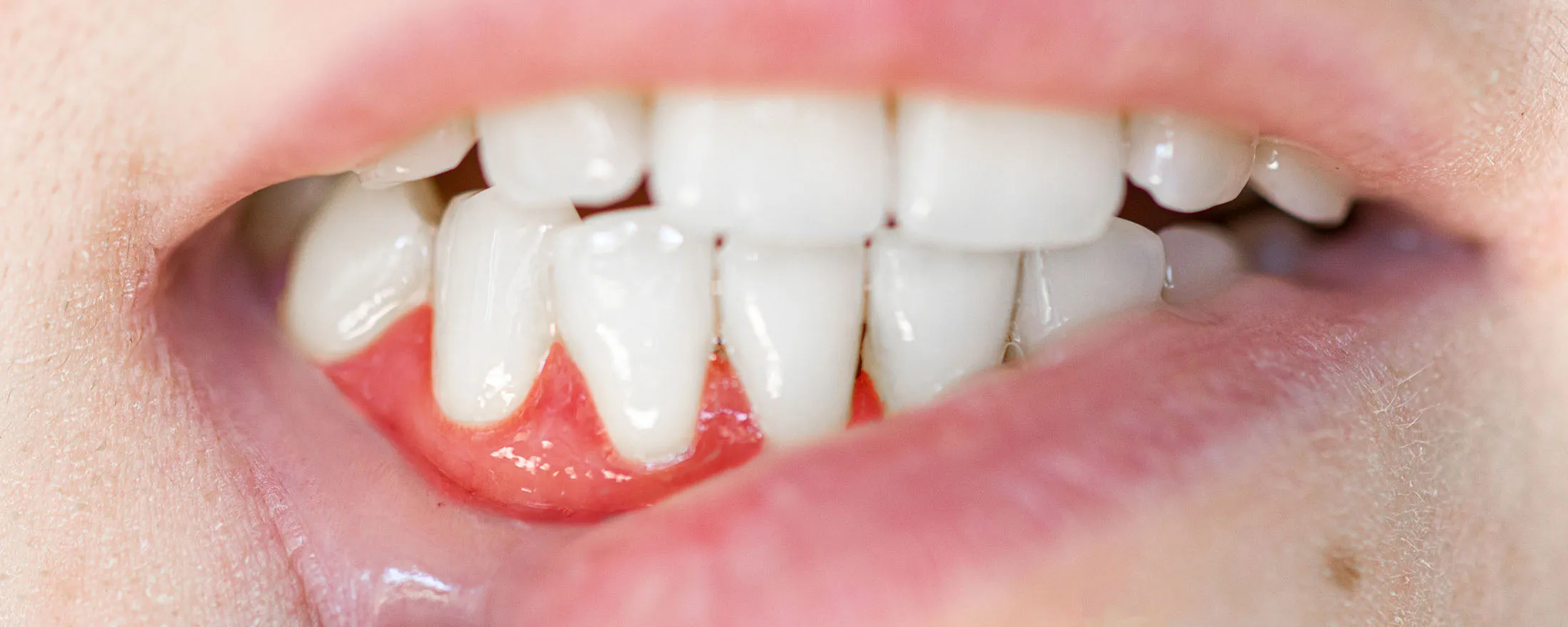
歯周病は、歯を支えている組織(歯ぐきや骨)が、細菌感染や歯ぎしりなどの外力によって炎症を起こし、徐々に破壊されていく病気です。
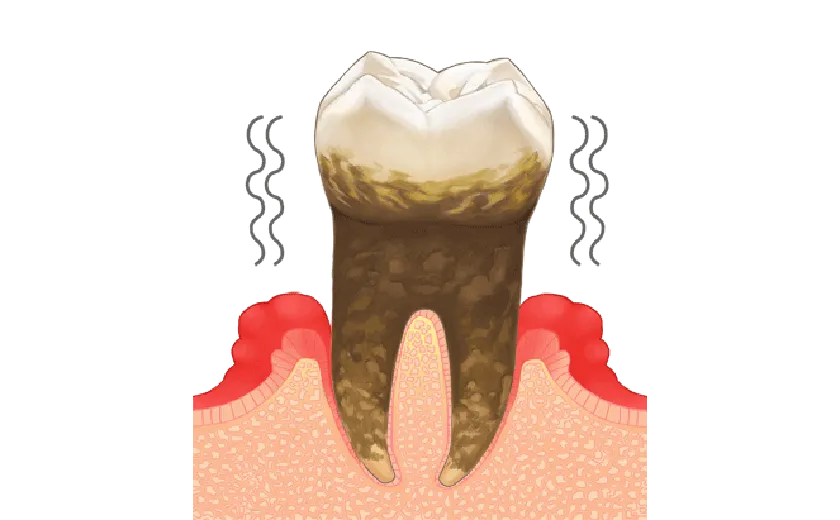
主な症状としては、歯茎の腫れ・出血、口臭、歯茎の後退、歯のぐらつきなどがあります。痛みが少ないため気づきにくく、静かに進行するのが特徴で、「沈黙の病気」とも呼ばれます。
日本人の成人の約8割が、差はあれど歯周病にかかっているとも言われており、虫歯を抜いて、歯を失う最大の原因となっています。予防には大きく分けて、毎日の正しい歯磨きと、定期的な歯科検診の二つが重要と言われています。
実質的には同じ病気を指していますが、使われ方に違いがあります。
歯周病は、歯茎や歯を支える骨など、歯の周りの組織全体の病気を指す医学的な総称です。初期の歯肉炎から進行した状態まで、すべての段階を含みます。
歯槽膿漏は、歯周病が進行して膿が出る状態を指す言葉で、かつてよく使われていた呼び方です。
「膿漏」という名前の通り、膿が出ることに着目した表現です。現在は「歯周病」という用語が医療現場で標準的に使われています。歯槽膿漏という言葉も一般的にはまだ使われていますが、基本的には歯周病の進行した状態のことを指していると考えてよいとおもいます。
歯肉炎は、歯周病の初期段階で、口呼吸や磨き残しで、溜まったプラークの酸によって歯ぐきに炎症が起きている状態で、腫れ・出血がみられることがあります。
まだ骨の破壊は起こっていない段階なので、正しいケアと治療で健康な歯ぐきに戻すことが可能です。
歯周病の主な原因は歯垢です。歯垢は細菌の集合体で、わずか1mgの中に約1億個もの細菌が存在します。歯磨きが不十分だと、歯と歯茎の境界部分に歯垢が蓄積されます。歯垢内の細菌が産生する有害物質が歯茎に炎症を引き起こし、歯茎の腫れにつながります。
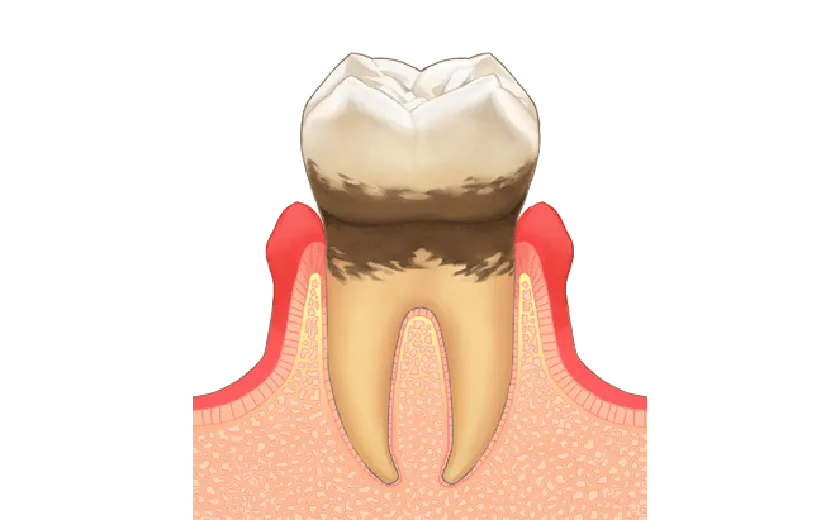
歯垢を除去せずにいると、最短2日程度で石灰化して硬い歯石となり、細菌がさらに繁殖しやすい環境を作ります。歯石は通常の歯磨きでは除去できません。
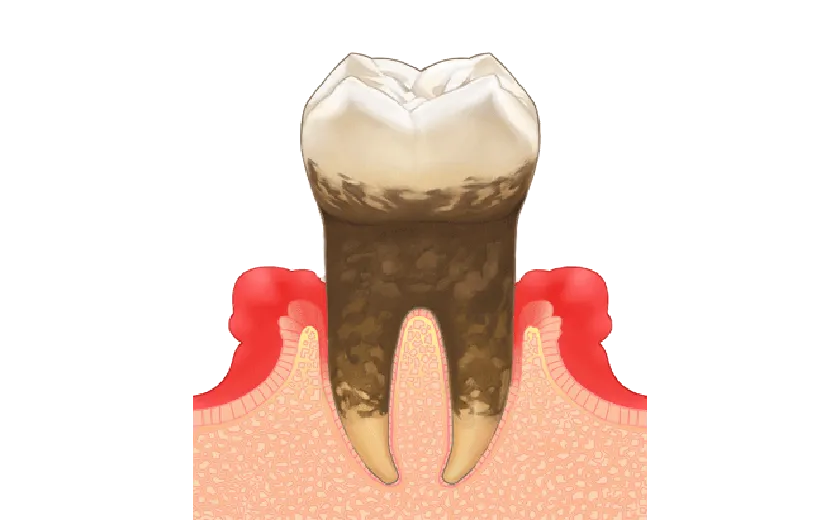
歯茎の腫れが進むと、歯の周囲の溝が深くなり、歯周ポケットが形成されます。歯周病菌は歯周ポケット内で増殖を続け、有害物質を含む硬い歯石の温床をさらに拡大させます。
歯石を放置すると細菌が増加し、炎症が歯茎の深部にまで進行します(歯周炎)。炎症箇所では、細菌と免疫細胞(好中球、マクロファージ、リンパ球)の攻防が続き、歯茎組織へのダメージが持続します。
細菌が歯石を足がかりに増殖を続けるため、免疫細胞だけでは細菌を完全に排除できません。
この慢性的な過剰炎症により、骨組織内の破骨細胞が活性化されます。活性化した破骨細胞は歯を支える周囲の骨を吸収・破壊していきます。最終段階では、骨による支持を失った歯が脱落してしまいます。
生活習慣も大きく影響します。喫煙は歯周病のリスクを数倍に高める重大な要因になります。
タバコの成分が血流を悪くし、免疫力を低下させるためです。(歯茎からの出血がないため、逆に症状進行のサインを見落とす原因にもなります。)また、ストレスや睡眠不足も免疫力を下げ、歯周病を悪化させます。
食生活では、糖分の多い食事や間食が多いと細菌が増えやすくなります。栄養バランスが悪いと歯茎の抵抗力が落ちます。
歯ぎしりや食いしばりで歯に過度な力がかかることや、口呼吸で口の中が乾燥することも歯周病を進行させます。遺伝的な要素や加齢、ホルモンバランスの変化(妊娠時など)も関係します。
つまり、歯周病は単に歯磨き不足だけでなく、様々な要因が複合的に関わって発症・進行する病気になります。
歯周病(特に慢性歯周炎)は、単なる「お口の中の病気」ではなく、慢性的な炎症の病巣として全身の健康にも影響を及ぼすことが、2020年代に入ってからも非常に多くのエビデンスで示されています。
現在(2026年時点)では「歯周医学(Periodontal Medicine)」という分野が確立しており、糖尿病との双方向関係はほぼ教科書レベルで認められています。
他の疾患についても関連が強いものから「関連が示唆されている」レベルまで幅があります。
歯周病菌(嫌気性細菌)が、お口の中にあるタンパク質(食べかす、剥がれた粘膜、血液など)を分解する際に、強烈な臭いを放つガスを発生させます。これを『揮発性硫黄化合物(VSC)』と呼びます。
主な成分は以下の3つです。
特にメチルメルカプタンは、歯周病が進行している人ほど多く検出される傾向があり、毒性も強いため歯周病をさらに悪化させる悪循環を生みます。
歯周病による口臭は、マウスウォッシュやガムでは一時的に「隠す」ことしかできません。根本的な解決には、定期的な歯科医院での「歯石除去」と「歯周ポケットの洗浄(クリーニング)」が不可欠です。
骨がないため、被せ物や固定をしても噛む力に耐えられず、すぐに抜けてしまう可能性が高いためです。
奥歯には根っこが複数ありますが、その分かれ目(根分岐部)にまで炎症が及び、骨が溶けている場合です。
条件によっては、切断して清掃性をあげたり、半分だけ抜いて治療する方法などもあります。
「抜きたくない」と思うのは当然の防御反応です。
しかし、無理に悪い歯を残し続けると、以下のデメリットが生じることがあります。
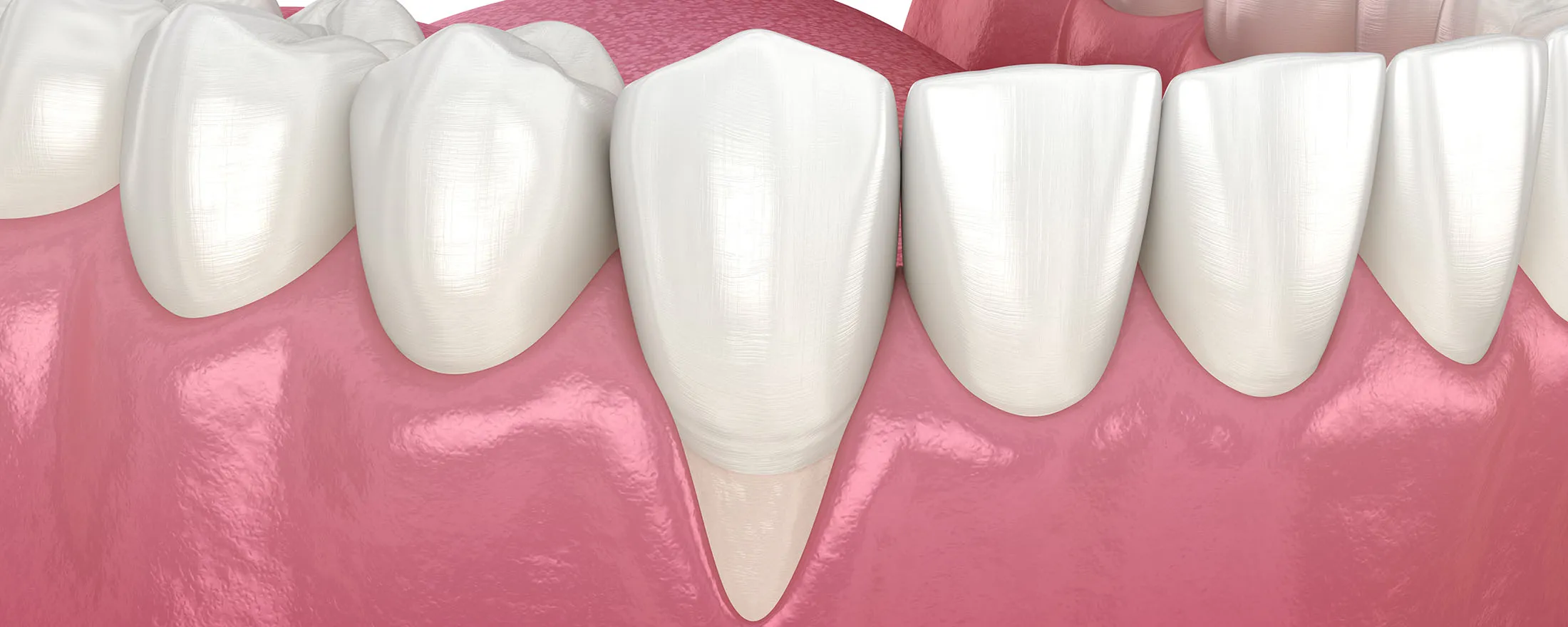
健康な歯茎には以下のような特徴があります
| 色 | 淡いピンク色をしています。赤く腫れたり、紫がかった色になっていません。 |
|---|---|
| 質感 | 引き締まっていて、弾力があります。表面には「スティップリング」と呼ばれる、オレンジの皮のような細かい凹凸が見られることもあります。 |
| 形状 | 歯と歯の間の歯茎(歯間乳頭)が三角形に尖っていて、しっかりと歯と歯の隙間を埋めています。歯茎全体が腫れておらず、歯にぴったりと密着しています。 |
| 出血 | 歯磨きやフロスを使用しても出血しません。 |
| 歯周ポケット | 歯と歯茎の境目の溝(歯周ポケット)の深さが1〜3mm程度と浅い状態です。 |
| 痛みや不快感 | 痛みや違和感がなく、触っても敏感に反応しません。 |
これらの特徴が揃っていれば、歯茎は健康な状態と言えます。
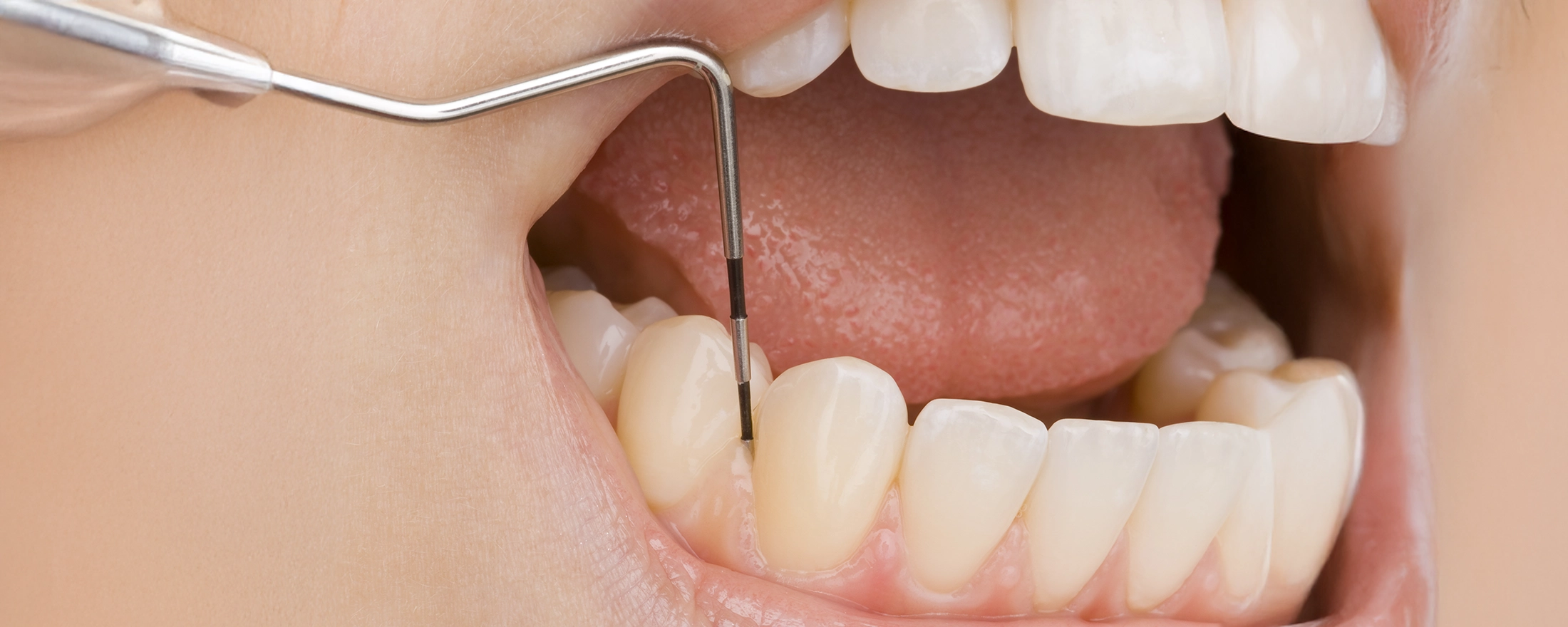
歯科医院で行うケアのことを、「プロフェッショナルケア」と呼びます。主に、歯科医師及び歯科衛生士による、歯ブラシが届かない、歯茎の下に対しての治療アプローチと、患者教育が大聖となります。
ご自身で行う、日々のケアのことを「セルフケア」と呼びます。歯茎の上の、ケアしやすい部分の清掃・維持が対象となり、歯磨きのタイミングや、道具、またその使い方が重要になります。
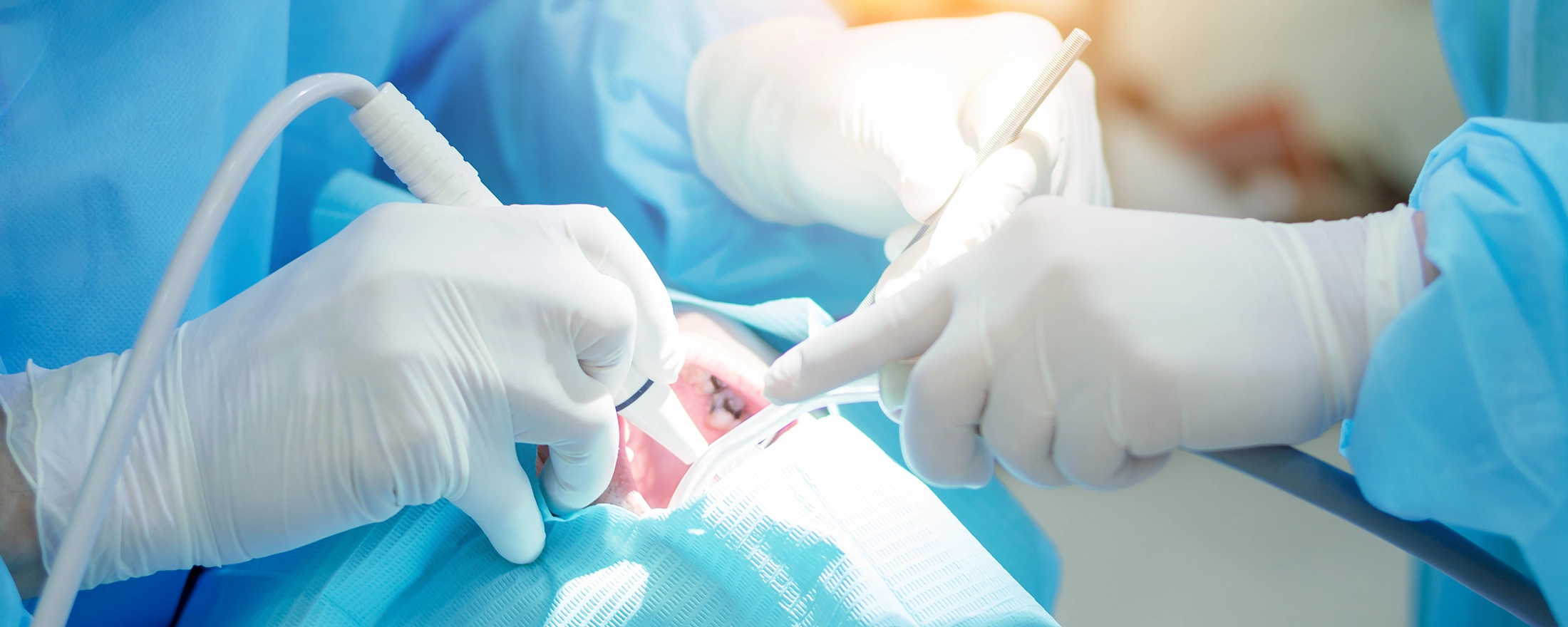
歯周外科治療は、歯周病が進行した場合に行う外科的な処置です。通常の歯石除去や歯周ポケットの清掃だけでは改善が難しい場合に行います。
歯周ポケットの除去・減少が最も重要な目的です。深い歯周ポケット内には通常の歯ブラシや器具では届かない部分があり、細菌が繁殖し続けます。
外科的に歯肉を開くことで、これまで見えなかった深部の歯石や感染組織を直視下で完全に除去ωでき、ポケットを浅くして清掃しやすい環境を作ります。
歯周病の進行を止めることも重要です。適切な外科処置により炎症を抑え、歯を支える骨の破壊を食い止めます。治療せずに放置すると、最終的には歯が抜け落ちてしまう可能性があります。
失われた歯周組織の再生を図る場合もあります。条件が合えば、再生療法により歯槽骨や歯根膜などの組織をある程度回復させることができ、歯の寿命を延ばすことにつながります。
また、長期的な維持管理を可能にすることも目的の一つです。外科治療後に歯周ポケットが浅くなれば、患者さん自身の日常的なブラッシングや歯科医院でのメンテナンスがしやすくなり、良好な状態を長く保てるようになります。
全身状態に問題がある場合は慎重な判断が必要です。重度の糖尿病でコントロールが不良な場合、出血傾向のある血液疾患、抗凝固薬を服用していて出血リスクが高い場合、心疾患や高血圧が不安定な状態、免疫抑制剤を使用している場合などは、外科処置により合併症のリスクが高まります。
また、骨粗鬆症の治療でビスフォスフォネート製剤を服用している場合は、顎骨壊死のリスクがあるため特に注意が必要です。
局所的な条件が不適切な場合もあります。歯の動揺が著しく、保存が困難と判断される歯に対しては外科治療の意味がありません。歯槽骨の破壊が進みすぎて、外科治療を行っても予後が期待できない場合も適応外となります。
患者さん側の要因も重要です。プラークコントロール(歯磨き)が十分にできていない状態では、外科治療を行っても再び悪化する可能性が高いため、まず基本的な口腔衛生管理ができるようになることが先決です。
また、喫煙習慣がある場合は治癒が遅れたり、治療効果が低下したりするため、禁煙が推奨されます。妊娠中は、緊急性がない限り外科処置は避けるのが一般的です。これらのケースでは、まず全身状態の改善や口腔衛生指導を優先し、条件が整ってから外科治療を検討することになります。
また、そもそも歯周外科処置を施しても、手遅れなケースもあります。その場合は、治療するのであれば抜歯のみという事がほとんどです。
フラップ手術(歯肉剥離掻爬術)が最も一般的で、歯肉を切開して剥離し、歯根や歯槽骨を直接見える状態にします。
そこで歯根面に付着した歯石や感染組織を徹底的に除去し、必要に応じて骨の形態を整えてから歯肉を縫合します。深い歯周ポケット(6mm以上)がある場合に適応されることが多いです。
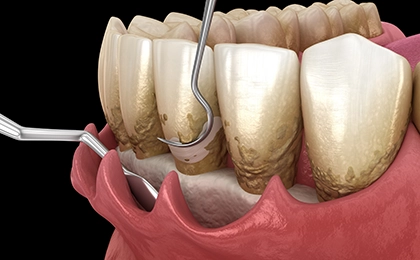
歯周組織再生療法は、失われた歯槽骨や歯根膜などの歯周組織を再生させることを目的とした治療です。
エムドゲインやリグロスといった薬剤、GTR法(組織再生誘導法)などの技術を用いて、組織の再生を促します。
歯肉切除術は、肥厚した歯肉を切除して歯周ポケットを浅くする方法です。
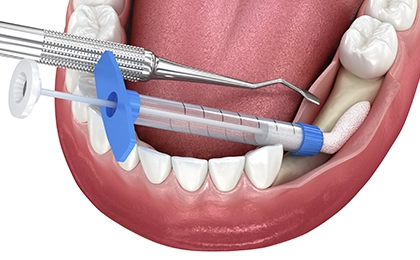
歯肉移植術は、歯肉が退縮した部分に他の部位から歯肉を移植して、露出した歯根を覆ったり、歯肉の厚みを増やしたりします。
歯周外科治療における注意点は、治療前・治療中・治療後それぞれにあります。
治療前の注意点として、まず基本的な歯周治療が完了していることが重要です。
プラークコントロールが十分にできていない状態で外科治療を行っても良好な結果は得られません。また、全身状態や服用している薬について必ず歯科医師に伝える必要があります。特に抗凝固薬、骨粗鬆症の薬、糖尿病の薬などは治療計画に影響します。
治療中の注意点では、局所麻酔を使用するため、麻酔アレルギーの有無を確認します。手術中は緊張しすぎず、リラックスして臨むことが大切です。
治療後の注意点が特に重要です。手術当日は激しい運動、長時間の入浴、飲酒を避け、安静にします。これらは出血や腫れを助長する可能性があります。処方された抗生物質や鎮痛剤は指示通りに服用してください。
手術部位は強く触ったり、舌で触れたりしないようにします。うがいも強くし過ぎると傷口が開く可能性があるため、優しく行います。歯磨きは手術部位を避けて行い、その部分は処方された洗口剤などで清潔に保ちます。
食事は手術当日は柔らかいもの、刺激の少ないものを選び、手術部位で噛まないようにします。熱いもの、辛いものも避けた方が良いでしょう。
喫煙は治癒を大幅に遅らせるため、最低でも術後2週間、できれば禁煙することが強く推奨されます。
腫れや痛みは2〜3日がピークで、通常は1週間程度で落ち着きます。ただし、激しい痛み、出血が止まらない、発熱がある場合はすぐに歯科医院に連絡してください。
長期的な注意点として、外科治療後も定期的なメンテナンスが不可欠です。せっかく治療しても、その後のケアを怠ると再発してしまいます。歯科医院での定期検診とクリーニング、毎日の丁寧なブラッシングを継続することが、治療効果を長く維持する鍵となります。